出生前診断の検査費用やタイミング(年齢)。ダウン症になる確率
出生前診断を受ける前に、検査内容や問題点をチェック
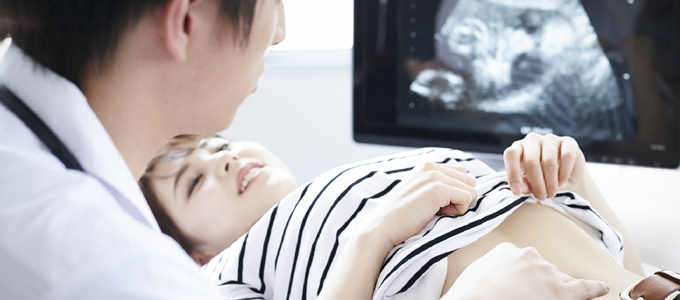
出生前診断の目的と検査内容
出生前診断とは?
妊娠している女性が出生前の段階で、お腹の赤ちゃんに染色体異常や奇形などがないかを調べる検査の総称を出生前診断といいます。
出生前診断の目的
日本産科婦人科学会の産科ガイドラインでは、出生前診断の目的は「染色体異常や遺伝性の病気にかかっている赤ちゃんの予後を向上する」ことです。
出生前診断でお腹の赤ちゃんの状態を観察して、検査をすることは、生まれる前から赤ちゃんの健康状態を確認することができます。そして何らかの異常があった赤ちゃんに対しては、投薬などの治療を早期に行うことができます。
出生前診断の検査内容
出生前診断には、非確定検査と確定検査の2種類があります。
1.非確定検査
非確定検査は、超音波(エコー)や採血のみで検査ができるため、流産や死産のリスクがありません。検査の種類によっては、妊娠前期の頃から受けられる検査があります。
非確定検査は、「染色体疾患が疑われる」ことを示す陽性結果が出ても診断は確定されません。そのため診断の確定には、羊水検査や絨毛検査などの確定検査を受ける必要があります。
- 胎児スクリーニング検査
- 母体血清マーカーテスト
- コンバインド検査
- 新型出生前診断(NIPT)
2.確定検査
確定検査は、非確定検査とは違い、診断が確定します。しかし、おなかに針を刺して羊水や絨毛を取る必要があるため、流死産のリスク(絨毛:1/100~羊水:1/300)があります。
- 絨毛検査
- 羊水検査
6種類の出生前診断の検査内容と費用
1.胎児スクリーニング検査
胎児スクリーニング検査では、超音波検査(エコー)によって赤ちゃんに染色体異常の可能性があるかどうかを調べます。通常の妊婦健診で行うエコー検査とは別の検査で、希望すれば妊娠初期と妊娠中期に1回ずつ受けることができます。
妊娠初期・中期ともに受けられる妊娠週数や病院が限られているので、検査を希望する場合は早めに予約をとる必要があります。
検査費用
費用は病院によってばらつきがありますが、一般的に2~5万円程度です。
2.母体血清マーカーテスト
母体血清マーカー検査では、血液中に含まれる赤ちゃんや胎盤由来のタンパク質を解析し、ダウン症候群(21トリソミー)、エドワーズ症候群(18トリソミー)、開放性二分脊椎症の可能性を調べることができます。
検査費用
費用は1~2万円程度です。
3.コンバインド検査
コンバインド検査は、超音波検査と採血を組み合わせたものです。2つの検査を組み合わせることにより、ダウン症候群(21トリソミー)とエドワーズ症候群(18トリソミー)のリスクを調べることができます。
検査費用
費用は5~8万円程度です。
4.新型出生前診断(NIPT)
新型出生前診断は、赤ちゃん由来のDNA断片を解析することでダウン 症候群(21トリソミー)とエドワーズ症候群(18トリソミー)、パトー症候群(13トリソミー)の可能性を検出することができます。
母体血清マーカーテストやコンバインド検査の感度が80%前後であるのに対し、新型出生前診断は感度が99%と高いのが特徴です。
検査費用
費用は20万円前後と高めになっています。
5.絨毛検査
絨毛検査は、妊婦さんのお腹に針を刺して胎盤から絨毛細胞を採取し、染色体の形と数の変化を確認する検査です。絨毛検査では、染色体疾患全般を調べることができます。
比較的早い時期に行うことができ、染色体や遺伝子の異常がほぼ100%の確率でわかるメリットがあります。しかし、一方お腹に針を刺すことにより母体と胎児に負担がかかります。
検査費用
費用は10~20万円程度です。
6.羊水検査
羊水検査は、妊婦さんのお腹に針を刺して羊水を採取し、赤ちゃん由来の細胞を培養して染色体の形と数の変化を確認する検査です。羊水検査も染色体疾患全般を調べることができます。
こちらの検査も精度はほぼ100%ですが、絨毛検査と同様、母体と胎児にリスクが生じます。
検査費用
費用は10~20万円程度です。
出生前診断を受ける時期とリスク
1.妊娠初期から受けられる出生前診断
妊娠初期から受けられる出生前診断は、以下の通りです。
非確定検査
- 初期の胎児スクリーニング検査(妊娠11~13週)
- 初期の母体血清マーカーテスト(妊娠11~13週)
- コンバインド検査(妊娠11~13週)
- 新型出生前診断 (妊娠10週~13週)
※母体血清マーカーテストは一般的に中期以降に実施する施設が多く、初期の検査を実施している施設はかなり限られています。
確定的検査
- 絨毛検査(妊娠11週~)
2.妊娠中期以降に受ける出生前診断
妊娠中期以降に受けられる出生前診断は、以下の通りです。
非確定検査
- 中期胎児スクリーニング検査(妊娠18~20週)
- 中期母体血清マーカーテスト(妊娠15~18週)
確定的検査
- 羊水検査(妊娠15~16週以降)
出生前診断のリスク
非確定検査は採血や超音波検査による検査なので、母子ともにほとんどリスクはありません。しかし、確定検査になるとお腹に針を刺して絨毛や羊水を採取するため、母体と胎児へのリスクが高くなります。
確定検査による具体的なリスクは破水や出血、子宮内感染、早産や羊水塞栓症があります。またお腹に針を刺すことによることで、血管や腸管への母体障害などの合併症が生じる可能性があります。
出生前診断のメリットや問題点
出生前診断のメリット
出生前診断によりあらかじめ赤ちゃんに先天性の病気や染色体異常の可能性が高いとわかることで、以下のようなメリットがあげられます。
- 赤ちゃんが生まれてくる前に親が心の準備をしておける
- 赤ちゃんの障害について事前に学べる
- 赤ちゃんが生後必要となる治療や資金などについて考える時間ができる
出生前診断の課題
近年は高齢出産が増えている傾向があり、お腹の赤ちゃんに先天性の異常がないかどうかを気にする方が多いのかもしれません。しかし、出生前診断の結果次第で「人工妊娠中絶をする人が増えるのではないか」という、倫理的な観点から検査を問題視する声も根強くあります。
また出生前診断によって、高い確率で染色体異常がわかるとは言いつつも、胎児に見られる異常のうちで染色体異常が占める割合は約25%程度です。誰もが「残りの75%は?」思うのではないでしょうか。
出生前診断は、「全ての異常が明らかになるわけではない」ということを頭に入れておかなくてはいけません。
ひとりで悩まず専門医と相談を
出生前診断には様々な種類があり、メリットだけでなくリスクもあります。さらに出生前診断を受けたとしても、お腹の赤ちゃんの異常の25%しかわかりません。
出生前診断はいくつもの検査方法があるため、悩む方も多いかもしれません。一人で悩まずにパートナーや家族、専門の医師とよく相談したうえで、出生前診断について検討してみてください。

















ディスカッション
コメント一覧
まだ、コメントがありません